医科2013.03.23 講演
こどもの整形外科疾患―その診かたと留意点― [診内研より]
千葉こどもとおとなの整形外科 院長 亀ヶ谷 真琴先生講演
はじめに
整形外科学は、本来その英語表記(Ortho-pedics)からわかるように、Ortho(まっすぐに矯正)と、Pedics(小児)の二つの言葉から作られた造語です。つまり、現在の整形外科学は小児から発展した学問であり、創成期には、小児の先天性、あるいは後天性疾患の治療が中心でした。いわゆる団塊の世代を生んだ昭和30年~40年代には、ポリオを初めとした小児整形外科疾患は整形外科の代表的疾患であり、過去には、先天性股関節脱臼、先天性内反足、筋性斜頚を、整形外科の3大疾患と呼んでいた時代もありました。しかし、現在の整形外科の主流は、加齢に伴う変性疾患や骨粗鬆症であり、Ortho-geriatricsに変わりつつあると言っても過言ではありません。
その結果、必要な処置が遅れたり、不必要な治療が行われたりする事例が、徐々に多くなっているのも事実です。小児期の疾患は、その後の成長に大きく影響する場合があり、極端に言えばその人間の一生を大きく左右する可能性があります。
この機会に、小児整形外科疾患の診察における問題点や、診断におけるコツと留意点について述べます。
診察における留意点
まず、小児全般に言えることは、自覚的所見に乏しいことと、他覚的所見が取りづらいことにあります。よって、前者を補うためには、両親や家族、時には保育園・幼稚園からの情報が重要となります。
また、成育歴や既往歴などを充分聞くことも重要です。後者においては、疼痛部位の確定のため、触診による本人の反応(顔をしかめるなど)を見ることが重要です。一度泣いてしまっては、その反応を見ることはむずかしくなります。この点では、診察室に「アンパンマン」などは必須アイテムになります。
小児を診察する上でのポイントは、まず診察は母親の膝上から始め、児に安心感を与えることが大切です。
跛行を主訴とする場合には、すぐに触診せず自然の動きを観察します。歩行時の患側への荷重の様子や健側との動きの差を観察します。
小児においては、成人と比べ成長過程にあることから個体差が大きく、いわゆるnormal variantsとされるものが多くあります。よって、それらを知ることは正確な診断をする上で重要です。
Normal variantsについて
1)歩容異常「転びやすい」「歩き方がおかしい」などで初診する児は、毎年全体の5%程度見られます。小児の歩行の特徴は、短い遊脚期、短い歩幅、早い歩調、遅い歩行速度、および正面から見た広い歩幅です。
特に3歳までは、個性的な歩容が特徴で、どれを歩容異常とするかは非常にむずかしいです。生下時の状況や成育歴・始歩時期について問診し、特に問題がなければ経過観察としていいでしょう。
歩容異常の中でもっとも多い訴えは、内旋歩行(うつわ歩行)です。われわれが行った通常幼稚園での調査では、3歳から5歳までの各年齢で約30%の児で内旋歩行が確認されました。
それらの児の特徴は、股関節の内旋可動域が外旋可動域と比べ大きいことから、大腿骨の過前捻が原因の一つであることがわかりました。通常、大腿骨の前捻は乳幼児期に大きく、その後歩行の獲得に伴い徐々に減少します。
内旋歩行児では、大腿骨前捻の自然減捻が遅れていることが考えられます。一般的には、7~8歳くらいで成人の歩行パターンを獲得すると言われており、その時期までには内旋歩行も改善することが多いです。
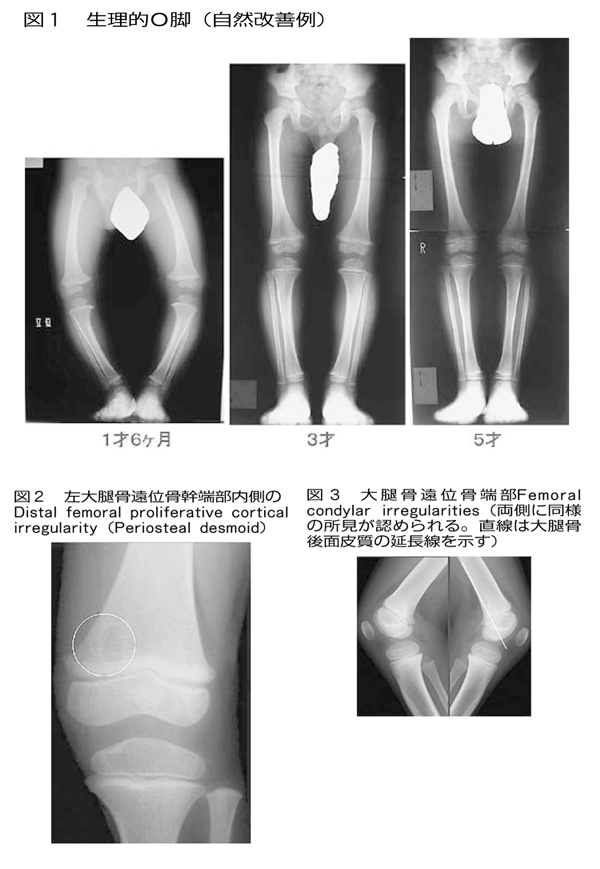
2)O脚・X脚
O脚には、生理的O脚と病的O脚があります。前者は、ほぼ100%自然経過で改善がみられますが(図1)、病的なO脚では自然改善が見られず、5歳前後に矯正骨切り術が必要となる場合があります。その代表的なものは、Blount病やクル病があります。
しかし、Blount病と生理的O脚は、当初X線上での鑑別が困難なことがあり、定期的な観察により診断が確定します。現在でも、O脚に対し装具治療を勧める整形外科医もいますが、われわれのデータでは、装具を使っても使わなくても、結果はほとんど同じであるとの結論でした。
X脚は、ほとんどが生理的なもので治療の対象となるものはありません。肥満や下肢の筋力が未発達の場合に見られることもあり、経時的に進行することがなければ経過観察で充分です。しかし、基礎疾患として、骨系統疾患や筋・神経疾患がある場合には注意を要します。
3)低身長
通常、成長曲線から判断して、-2SD以下の低身長であれば、一度成長ホルモンの検査をした方がいいでしょう。低身長の約70%は体質性、家族性といった、特に治療を要しないものです。
成長ホルモン治療の対象となるのは、下垂体性小人症やTurner症候群などに合併する低身長で、全体の20%足らずです。整形外科的には、ここ20年で脚延長術が進歩し、特に四肢短縮型の骨系統疾患に対し行われることがあります。
4)X線読影上で注意を要するnormal variants
a)成長軟骨帯:打撲や捻挫で撮影した単純X線写真において、たまたま当該部の成長軟骨帯の異常を指摘され、骨折と誤診されることがあります。外傷の機転が軽微の場合、局所所見が乏しい場合には、反対側のX線写真を撮影し同様の所見がないかどうかを確かめる必要があります。
b)栄養血管:長管骨では、よくみられる変化です。骨折線や異常所見として間違われることが多く、この場合も反対側のX線写真を撮影すれば確かめられます。
c)筋・腱付着部:腓腹筋や大内転筋の付着部である大腿骨遠位内側部骨幹端部に見られる嚢腫様陰影は、よく骨腫瘍と間違えられることがあります。これは、Distal femoral proliferative cortical irregularityあるいはPeriosteal desmoidと言われ、normal variantsの一つです(図2)。
d)骨端部の骨化遅延:大腿骨遠位骨端部の内側では、外側に比べ骨化が遅れるため、軟骨下骨組織の不整像が見られることがあります。また、同骨端部の後方に骨化遅延による離断性骨軟骨炎(OCD)様の所見が見られることがあり、ときに手術を考慮されることもあり注意を要します(図3)。これは、Femoral condylar irregularitiesと言われ、両側に見られることが多いため、反対側の撮影が重要です。通常のOCDとの鑑別は、その部位が側面像で大腿骨後面の皮質骨を延長した線より後方に位置していれば本変化である可能性が強く、前方に位置していれば通常のOCDを疑う必要があるとされています。MRIでは、OCDで見られるような外傷による骨浮腫や炎症所見がないことで、判別可能です。
先天性股関節脱臼診断でのよくある勘違い
a)開排制限は、女児に比べ男児では総じて存在します。しかし、対称的であることが多く、非対称の場合には注意を要します。b)大腿部皮膚溝の非対称は、股関節脱臼の必要条件ではありますが、十分条件ではありません。本所見のみの場合には、「念のために」と付け加えた上で専門医にご紹介ください。
c)両下肢を伸展位のまま脚長差を見るのは無意味です。屈曲patternが残っている生後6カ月以内では、両下肢を伸展位にすると骨盤の傾斜がおこり、みかけの脚長差を生じてしまいます。
d)クリックサインは、音の感覚ではなく、骨頭が臼蓋を出入りする触診的なものです。音が生じる場合には弾発股といい、筋・腱由来のもので、痛みを伴わない限りは心配はいりません。
診察の要点
乳幼児の場合には、以下の点について常にチェックが必要です。・周産期の状況(早産、難産、仮死など)
・精神・運動発達歴(ことばの遅れ)
・家族歴(遺伝的疾患)
・初診時年齢と主訴(母親の訴え)
・診察時の運動発達チェック
以上が正常であれば、経過観察。異常であれば、深部腱反射、X線検査、血液検査、MRIなどの検査を進める必要があります。
まとめ
・親の理想とする子どもだけが正常ではない。・定期的(3~6カ月)な経過観察が重要である。
(痛みが主訴の場合1カ月以内)
・親(母親)は最大の観察者であるが、最大の悲観論者でもある。