医科2013.04.27 講演
呼吸器感染症の診断と治療 ―肺炎ガイドラインの問題点も含めて―(上)[診内研より]
琉球大学大学院 感染症・呼吸器・消化器内科学(第一内科)教授 藤田 次郎先生講演
1.呼吸器という臓器の特殊性
呼吸器感染症の病態を考慮するに際して、生命の維持のために必須なガス交換の役割を担う、呼吸器という臓器の特殊性を理解しておく必要がある。呼吸とは、大気から酸素を取り入れ、体内に生じた二酸化炭素を大気中に放出する営みである。そのために約3億個の肺胞は、約70m2の総表面積をもって大気と接しており、1回に500mL、1分間に約7L、1日には1万Lもの大気を吸入する。
ガス交換機能を担うことから、必然的に呼吸器は絶えず外界の大気中に含まれる病原微生物に曝され、結果的にさまざまな病原体による呼吸器感染症が惹起される。
気管・気管支樹を介した感染は、一般的に誤嚥、または病原体の吸入によって起こる。肺の感染症において吸入とは、感染性物質、たとえば真菌、細菌、またはウイルスを含んだ飛沫を含んだ物質を吸い込むことによる。一方、誤嚥は固形物、または液体が肺に入ることを示す。
鼻腔・咽頭の分泌物の誤嚥は、病原体が肺に到達する主要な経路である。正常人の鼻腔・咽頭の分泌物には、多くの好気性、および嫌気性菌を含んでいる。
さらに、上気道に病原細菌である肺炎球菌や、黄色ブドウ球菌が定着することもまれではない(健常人においても起こりうる)。あるいは、病原性を有するグラム陰性桿菌が定着することは、入院中の患者、または慢性疾患を有する患者においてはしばしば認められる。
2.病変の部位からみた呼吸器感染症
呼吸器感染症の画像診断を行うにあたって最も重要なことは、いま現在問題となっている呼吸器感染症は、解剖学的にどの部位を主体とする感染症であるかを明らかにすることである。すなわち、常に病変部位を考えておく必要がある。たとえば、極めて身近な疾患である風邪は咽頭、喉頭、および上気道の感染症であるし、また肺炎は肺胞領域の感染症である。
このように、同じ呼吸器感染症であっても、炎症を起こしている場所は異なる。この病変部位の違いにより、起炎菌は異なるので、当然抗菌薬の選択も変わってくる(図1)。
経気道感染のあるものは、気道にのみ病変を有することもあれば(気管炎、気管支炎、または細気管支炎)、肺炎にまで進展するものもある。肺炎は三つの型に分類でき、それぞれが画像上、または病理学上に明確に分けられる。
すなわち、非区域性の肺胞性肺炎(大葉性肺炎)、気管支肺炎(小葉性肺炎)、および画像パターンとしての(病理所見が必ずしも合致しないという意味で)間質性肺炎である。もちろん、基礎疾患の存在によっては、これらの三つの型が重複することがあるものの、実地臨床現場においては、多くの場面で起炎菌を推定する根拠となりうる有用な分類である。
3.原因微生物からみた呼吸器感染症
広く用いられている分類であり、原因微生物の名前を肺炎に記すものである。マイコプラズマ肺炎、肺炎球菌肺炎などと表現する。中でも非定型肺炎は、原因微生物からみた呼吸器感染症の分類として、重要であるので以下に紹介する。A 「異型肺炎」「非定型肺炎」から、「非定型病原体」へ
異型肺炎、定型肺炎、および非定型肺炎という用語そのものが歴史的に大きく変化しつつあるので、まずこれらの用語の定義に関して解説したい。
異型肺炎、または非定型肺炎という用語は定型肺炎と対比して、確立された概念であるため、定型肺炎の定義について若干考察したい。
歴史的には定型肺炎は、生命にかかわるような重篤な肺炎であり、かつ広範な浸潤影を呈するものと考えられてきた。すなわち定型肺炎という用語は、その後に出現した概念である非定型肺炎と対比される古典的肺炎であり、かつ当時、肺炎球菌肺炎の頻度が極めて高かったことから、ほぼ肺炎球菌肺炎を表現する用語であるといえる。
歴史的にみて、atypical pneumoniaを「異型肺炎」として訳していた当時の病原体は、M. pneumoniae、およびadenovirusによるものであった。その後、Chlamydophila pneumoniae、およびLegionella penumophilaが発見され、atypical pneumoniaに対して「非定型肺炎」という訳語が用いられるようになり、その病原体としては、M. pneumoniae、C. pneumoniae、およびL. penumophilaの三つを含めることが一般的となった。
なお、最近の流れとして、欧米では非定型肺炎、または定型肺炎という分類を用いず、「非定型病原体」という言葉のみが使用されるようになってきている。UpToDateにおいては、atypical pathogenという用語が主体になっている。また、ATSのガイドライン、およびATS/IDSA合同で作成された最新のガイドラインでも、atypical pneumoniaという言葉は使用されていない。
B わが国における非定型肺炎
一方、わが国の状況は、世界の趨勢とは異なっている。2000年4月に発表された日本呼吸器学会ガイドライン1)、およびその改訂版2)における細菌性肺炎と非定型肺炎の鑑別は、海外のガイドラインにはない本邦独自の考え方である。
海外のガイドラインでは、市中肺炎の原因微生物、特に非定型病原体の頻度が各年齢層において変わらないこと、細菌性肺炎と非定型肺炎は臨床像や胸部X線写真上の鑑別が難しいこと、両者の合併もしばしば認められること、マクロライドの第一選択としての有効性が認められていることなどの理由により、両者の鑑別を行っていない。しかしながら、肺炎球菌性肺炎の多くは、臨床的にはβ-ラクタム薬(ペニシリン系薬)の投与で治療可能なこと、また本邦においてはマイコプラズマ肺炎は若年層に多く認められること、肺炎球菌のマクロライド耐性が欧米より高度であること、また臨床現場で専門医は現実には鑑別を行って治療していること、などを考慮して、両者の鑑別を行うことは必要と判断されている1)2)。
レジオネラ肺炎は、ブドウ糖非発酵グラム陰性桿菌であるレジオネラ菌により惹起される肺炎であるので細菌性肺炎に属するが、グラム染色で検出されず、β-ラクタム系抗菌薬が無効であることなどから、臨床的には非定型肺炎の中に含まれてきた。
ただし、2005年に発刊された日本呼吸器学会の新ガイドラインでは、レジオネラ肺炎を細菌性肺炎として取り扱っており2)、非定型肺炎として、頻度の高いマイコプラズマ肺炎、および肺炎クラミドフィラ(クラミジア)肺炎のみを視野に入れ、その診断基準を示している(図2)2)。
文 献
1)日本呼吸器学会市中肺炎診療ガイドライン作成委員会.呼吸器感染症に関するガイドライン:成人市中肺炎診療の基本的考え方.日本呼吸器学会、東京、2000
2)日本呼吸器学会呼吸器感染症に関するガイドライン作成委員会,成人市中肺炎診療ガイドライン.日本呼吸器学会、東京、2005
(次号につづく)
図1 病変の部位からみた呼吸器感染症
呼吸器感染症においては病変の部位を正確に把握することにより、病名が決定すると同時に起炎菌を推定することが可能である。声帯より上位は上気道で、この部位の感染症は上気道炎であり、さまざまな細菌やウイルスが関与する。声帯より下方は下気道であり、この部位の感染症は疫学的な病名である慢性気管支炎、および気管支拡張症である。中間領域である呼吸細気管支の感染症はびまん性汎細気管支炎である。下気道、および中間領域の感染症には、インフルエンザ桿菌、および緑膿菌が関与する。肺胞の感染症が肺炎であり、起炎菌としては肺炎球菌が最も多い。
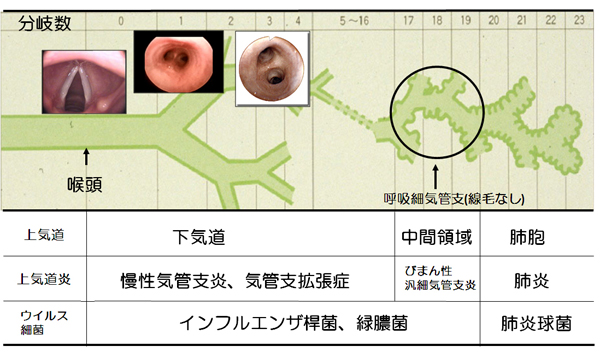 図2 細菌性肺炎と非定型肺炎の鑑別
図2 細菌性肺炎と非定型肺炎の鑑別わが国の市中肺炎ガイドラインにおいては、細菌性肺炎と非定型肺炎を鑑別することが特色となっている。欧米ではこの分類は用いられていない。2000年に出版された「成人市中肺炎診療の基本的考え方」、および2005年に出版された「成人市中肺炎診療ガイドライン」における細菌性肺炎と非定型肺炎の鑑別を示す。下線で示したものは2005年のガイドラインでは削除されている。またレジオネラ肺炎は非定型肺炎に含まれないことを留意する。

| 細菌性肺炎と非定型肺炎の鑑別 | |
|---|---|
| 症状・所見 |
1.60歳未満である 2.基礎疾患がない,あるいは軽微 3.肺炎が家庭内,集団内で流行している 4.頑固な咳がある 5.比較的徐脈がある 6.胸部身体所見に乏しい |
| 検査成績 | 7.末梢血白血球数が正常である 8.スリガラス状陰影またはskip lesionである 9.グラム染色で原因菌らしいものがない |
| *新しいガイドラインでは、下線のものは省略、またレジオネラは除く | |











