医科2016.04.23 講演
[保険診療のてびき] 当科味覚外来における漢方使用
兵庫医科大学耳鼻咽喉科・頭頸部外科 任 智美先生講演
Ⅰ.味覚障害とは
味覚とは狭義では甘味、塩味、酸味、苦味、うま味を基本5味とするが、広義では渋味(触覚)、辛味(痛覚)、風味(嗅覚)なども含まれることがある。味覚異常とは味覚減退や消失のほかに解離性味覚障害(特定の味質だけ分からない)、異味症(本来の味と異なる)、錯味症(酸っぱいを塩辛いと間違える)、自発性異常味覚(口中に何もないのにいつも特定の味がする)、悪味症(嫌な味に感じる)などといった症状を訴える。味覚検査を施行し、味覚異常の病態を検討した上で味覚障害と診断し得るが、さまざまな検査値に異常を認めず漠然と食事がおいしくないと受診することもある。「おいしい」とは味覚以外にも食感、食べ物の見た目、温度・湿度、雰囲気、健康状態、精神状態、食文化、経験、情動などが複雑に関係し、形成される感覚であり、個々の状態により西洋医学的、東洋医学的に双方からの対応が必要となる領域である。Ⅱ.味覚障害の原因
味覚障害の原因は西洋医学的には特発性、亜鉛欠乏性、薬剤性、感冒後、全身性、心因性、医原性、外傷性などに分類され、部位は受容器障害、末梢神経障害、中枢神経障害、心因性に分けられる。亜鉛が欠乏すると味蕾(受容器)に存在する味細胞のターンオーバーが遅延するために味覚障害が生じる。東洋医学的な観点からは味覚低下・消失は脾胃の虚、気血両虚、虚熱の存在が考えられ、自発性異常味覚では少陽病期において口中の苦味が生じるとされ、小柴胡湯の適応とされる。また口の中が甘いことは脾胃の湿熱の存在が考えられる。味覚障害ではないが、舌痛症は肝気鬱血、口腔乾燥は津液不足、口腔内違和感は部位により異なる五臓の寒邪が存在するとされる。
Ⅲ.味覚障害の検査
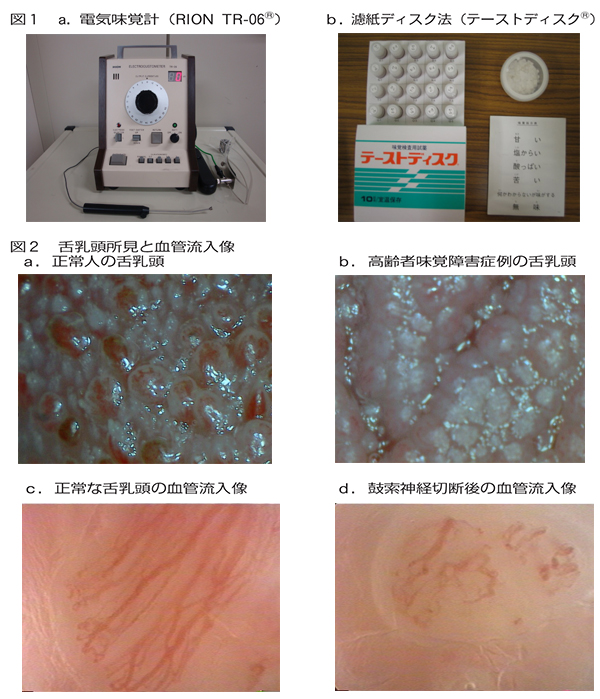
西洋医学的な味覚機能評価として本邦では一般的に電気味覚検査と濾紙ディスク法(図1)が広く用いられている。前者は味覚を定量的に測定することができ、簡便で短時間で施行することができる。後者は定性的に4味質の閾値が測定できる。口腔内診察の際に東洋医学的な舌診を行い、また味蕾が存在する舌乳頭はマイクロスコープやコンタクトエンドスコープにより詳細な観察をする。舌乳頭においても血管流入の状態(血虚、瘀 [やまいだれ+於]血の存在)、角化・萎縮(血虚)、乾燥(陰虚)などは漢方を選択する際にも一つの指標になりうるものである(図2)。
採血にて血清亜鉛、鉄、銅を測定するとともに貧血の有無を調べる。
Ⅳ.味覚障害の治療
味覚障害の原因が明確な症例では原因疾患の治療、原因薬剤の中止などその原因を除去することを優先的に考える。特発性、亜鉛欠乏性、薬剤性、感冒後、全身疾患性などの受容器障害には原則亜鉛内服療法を行う。亜鉛内服療法は味覚障害に対して二重盲検試験が行われ、唯一エビデンスをもつ治療である。血清亜鉛値が正常な症例でも潜在的亜鉛欠乏の存在も考慮して亜鉛を内服させる。漢方では、味覚低下には補中益気湯などの補気剤、口腔神経症や舌痛症には加味逍遥散などの柴胡剤、飲酒をする赤ら顔の例には黄連解毒湯、胃の不調を伴う場合は平胃散や半夏瀉心湯、また加齢性味覚障害に八味地黄丸が著効する場合がある。
舌痛症例で陰虚症状(乾燥)を伴う場合は加味逍遥散より滋陰至宝湯がよい。滋陰至宝湯は加味逍遥散に非常に近い。逍遥散(生姜除く)に肺陰を潤わす麦門冬と潤肺止咳の貝母を加え、さらに清虚熱の知母・地骨皮、気血の鬱滞を改善する陳皮・香附子が加わったものである。衆方規矩に「滋陰至宝湯ハ逍遥散ニ加味シタ処方デアル。婦人ノ虚労デ悪寒発熱スルモノニ逍遥散デ効果ガナイトキニハ滋陰至宝湯ヲ与エルトヨイ」と記載されている。
味覚障害患者の中にはのちに稀な疾患が判明することがある。そのうちの一つであるCronkheit-Canada症候群は1955年に報告されて以来、2007年の報告では世界で約400例を数えるに過ぎない。頭皮脱毛、爪甲異常、味覚異常、皮膚の色素沈着、下痢など消化器症状、体重減少が現れる。消化管ポリポーシスと吸収不良が主な病態で、治療はステロイド投与が主となり、90〜93%の奏効率である。当科で経験した4例も味覚異常が初発症状で味覚異常に対してステロイドが著効した。このような症例では原疾患のコントロールが不可欠であり、著効する治療法が存在するため、漢方を治療の主体とするのは難しい。
(2016年4月23日、西宮・芦屋支部 第33回漢方研究会より)