医科2020.10.24 講演
しびれ~アプローチの基本~
[診内研より516](2020年10月24日)
地方独立行政法人 総合病院国保旭中央病院 総合診療内科 塩尻 俊明先生講演
「しびれ」へのアプローチの最初のステップは、「しびれ」の分布で仕分けをし、鑑別診断をしぼることだと思います。「しびれ」を来すすべての疾患を取り上げることはできませんが、今回は、1.顔面のしびれ、2.一側上肢のしびれ、3.一側下肢のしびれにおいて、first impressionとその「しびれ」の分布をもとにした鑑別診断を解説させていただきます。顔面のしびれ(図1)
発作的痛みやしびれで、三叉神経第2,3枝なら三叉神経痛、痛み、しびれが持続的でアロディニアを伴い第1枝なら帯状疱疹を考えます。顔面半分のしびれが持続的で、アロディニアがなく、めまい、嚥下障害を伴うなら延髄外側症候群、オトガイ神経や眼窩下神経に限局した神経障害、一側の第2,3枝からはじまり両側に伸展するなら混合性結合組織病、聴力障害を伴うなら小脳橋角腫瘍を考えます。視力と第1枝、複視を伴うなら眼窩先端症候群、視力は保たれているが第1枝もしくは第1,2枝のしびれを伴う複視なら上眼窩裂症候群、もしくは海綿静脈洞症候群を考えます。
一側上肢のしびれ(図2)
上肢のみの感覚障害でも、口唇にしびれがあるようなら、視床病変による手掌口症候群を考えます。忘れてはならない疾患として、急性動脈閉塞があります。冷感や動脈触知不良の所見が取れれば診断は困難ではありませんが、主訴がしびれのみだと見逃す危険性があります。次のステップとして、疼痛が先行する上肢のみの感覚障害かどうかでの鑑別を勧めます。疼痛が先行するなら頸椎症神経根症の可能性が高くなります。後屈で増悪、上肢の外転で改善などの特徴があります。疼痛の先行がない場合は、薬指に境界があるかどうかをチェックします。
薬指に明確な境界があるなら手根管症候群と肘部管症候群を疑います。薬指の境界がないようなら頸椎症脊髄症、上肢の肢位によってしびれが増悪するようなら胸郭出口症候群を考えます。
一側下肢のしびれ(図3)
下肢の感覚障害が主である疾患を分類するには上肢と同じようなアプローチで良いかと思います。疼痛が先行するなら神経根障害を疑います。デルマトームがよく知られていますが、下肢では神経どうしの重複があるため、障害される範囲はデルマトームで示されるより狭く、かつ境界が不鮮明となります。大まかに膝内側から下腿内側はL4で膝伸展の筋力低下、下腿外側から足背はL5で足関節、母趾の背屈の筋力低下、腓腹から足底はS1で足関節、母趾の底屈の筋力低下となります。
疼痛が先行しない場合は、単神経障害である総腓骨神経麻痺や伏在神経絞扼障害などが鑑別として上がります。神経根障害と違い、単神経障害は、その神経そのものの支配域に障害が出現するため、境界は鮮明となります。
まとめ
・一般外来で遭遇することが多い、「しびれ」の分布で診断可能な疾患を示した・さまざまな「しびれ」疾患に精通する必要があるジェネラリストにとって、典型的「しびれ」の分布を押さえておく必要がある
(2020年10月24日、診療内容向上研究会より)
図1 顔面のしびれ
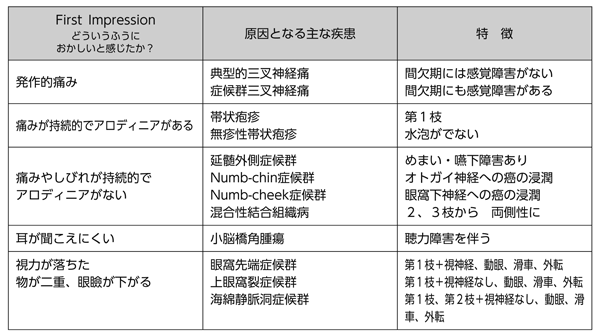
図2 一側上肢のしびれ
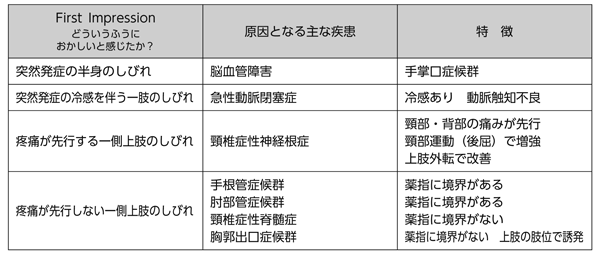
図3 一側下肢のしびれ












