医科2024.06.22 講演
発熱診療外来編〜不明熱を含めて〜
[診内研より547] (2024年6月22日)
佐賀大学医学部附属病院 感染制御部 特任准教授 的野多加志先生講演
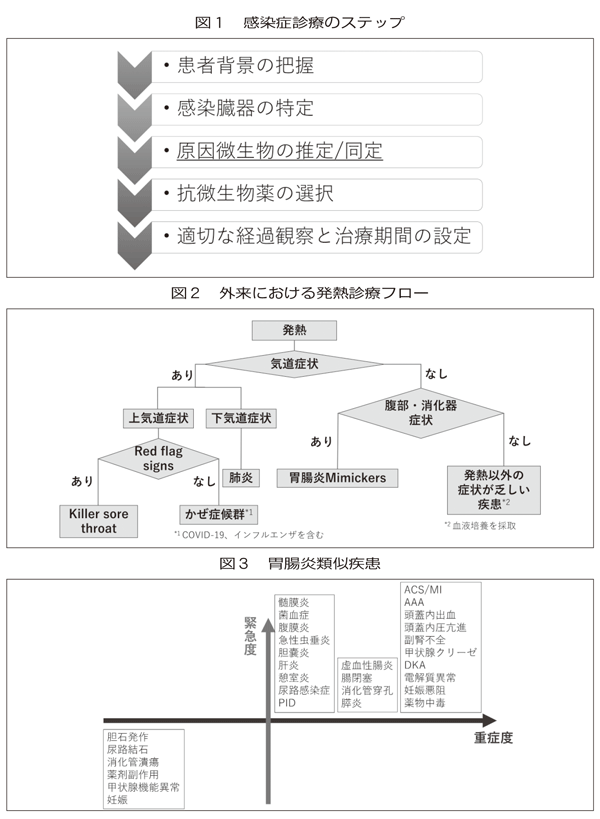
William Oslerは診断に至るためのプロセスを「医学は不確実性のサイエンスであり、確率のアートである」と言い表している。その臨床推論の誤りは、診断エラー、すなわち診断の見逃し、間違い、遅れを引き起こす。特に、感染症、悪性腫瘍、心血管疾患は診断エラーが多い。外来における発熱診療では、臨床推論を活用し、数多くのかぜ症候群や急性胃腸炎のなかから、真に精査・加療が必要な疾患を探り当てる能力が求められる。感染症は他の内因性疾患とは異なり、外敵である病原体が体に侵入することで発症する。そのため、感染症診療で最も大事なのは、その原因微生物を推定ならびに同定することである(図1)。ロジカルな感染症診療を行うには、この臨床推論力を磨く必要があるのだ。このプロセスを飛ばし、むやみに抗菌薬を処方するようなことは決してあってはならない。白血球数やCRPに対する過度の依存から脱却すべきである。彼らは単なる炎症マーカーにすぎず、核心(病原体)までは迫ってくれない。
外来での発熱診療で最も重要なのは、かぜ症候群を熟知することだ。鼻汁や喀痰の膿性変化ならびに咳嗽の遷延はウイルス性でも生じる自然経過である。つまり、抗菌薬は不要である。注目すべきは、一旦軽快していた症状が再増悪する2峰性の経過である。
この経過は、肺炎、中耳炎、副鼻腔炎など細菌感染の合併を示唆する。近年流行しているA群溶血性レンサ球菌の検査前確率の見繕いは、Mclsaacによる修正基準を用いる。重症度の評価は、Killer sore throatを意識し、Red flag signsを確認する(図2)。
かぜ症候群後に3週間以上持続する遷延性咳嗽の7割は咳喘息が原因である。マイコプラズマや百日咳は主要因ではない。仮に百日咳であっても、発症後2週間以上経過している場合は、抗菌薬の効果は乏しい(毒素による症状であるため)。常に忘れてはならないのは、遷延する咳嗽の中に結核が紛れている可能性である。
次に、胃腸炎に類似した疾患に足元をすくわれないよう、とにかく尽力する(図3)。
また、気道症状も消化器症状も伴わない発熱は、入院を要する重症感染症のサインである。血液検査や尿検査、さらには血液培養やCT検査など追加の精査を要する。特に悪寒戦慄を伴う場合や病前ADLが低い場合は血液培養を採取しておく。たとえ白血球やCRPが上昇していなくても、である。
急性虫垂炎を抗菌薬のみで治療した場合の再発率は15〜25%であり、5年以内に30〜40%ほどが手術を要する。これらのリスクを十分に説明すべきである。また、軽症の憩室炎は、腸管安静(流動食や高カロリーゼリーなど)のみで抗菌薬を投与しない方針が最近のトレンドである。誤嚥性肺炎と腎盂腎炎の診断は、感染症専門医でも、とても難しい。いつも診断に自信がない。「別の疾患が潜在していないか?」と常に自問している。
不明熱を診断する上でも、重要なのは臨床推論であり、PET-CT検査などの検査に頼ることはない。診断にたどり着くために足りないのは、主に病歴聴取(78%)であったという報告もある。総じて、発熱患者の診断エラーや未診断(不明熱)を減らし、適切な診断に辿り着くために必要なのは、単に考えることをやめないことなのかもしれない。
参考資料
1)Dr的野のセッティング別フレームで診る発熱診療(CareNeTV)
2)飯塚イズムで学ぶ流れがわかる!感染症診療の歩きかた(南山堂)
(6月22日、第610回診療内容向上研究会より)