歯科2010.08.27 講演
インプラントにおける 予知性の高い骨造成術を考える [歯科定例研究会より]
芦屋市・野阪口腔外科クリニック院長 野阪 泰弘先生講演
近年、インプラント治療を導入する歯科医師は急増し、数多くの講演会やトレーニングコースが企画され、インプラント治療は急速に普及している。
一方、インプラント治療におけるトラブル症例も増加しているという現状があり、社会問題に発展する可能性がある。特に、骨造成術におけるトラブルはダメージが大きく、リカバリーが困難になる危険性がある。インプラント治療は体の反応を利用した治療で、いまだ不明な点が数多く存在し、決して完成された治療法ではないことを認識すべきである。
本講演では、術後のCTにより骨造成術を検証し、予知性の高い骨造成術について検討した。
1.抜歯後即時埋入は安全か?
治療期間の短縮や歯槽骨の吸収を予防するという目的で、抜歯後即時埋入が行われている。しかし、本術式は抜歯窩が正常に骨性治癒を生じることが前提で、安全性に問題があると筆者は考えている。
2006年1月~2009年3月までの3年3カ月間で、当院にてインプラント手術を予定した322例において、抜歯後6カ月以上経過した抜歯窩をCTで検証した。抜歯窩にX線透過像を認めた症例は322例中26例(8.1%)で、病理組織学的には線維性治癒13例(50.0%)、腐骨形成11例(42.3%)および残根2例(7.7%)であった。線維性治癒と腐骨形成の原因は、抜歯時に存在していた歯槽骨の慢性炎症が原因と考えられ、抜歯窩の掻爬では対応できないと考えられる。したがって、抜歯後即時埋入を行った場合、約8%の確率で骨結合が獲得されない可能性があると思われた。
一方、インプラントを埋入すれば骨吸収を予防できるという意見があるが、筆者は全く賛同できない。慢性炎症など条件が悪い場合、骨は粛々と吸収して軟組織に変化する。したがって、抜歯後6カ月以上経過してからインプラントの診断を行い、必要があれば骨造成術を行う方が安全と考えられる。
2.安全なGBR法
歯槽骨の高さや幅が少ない場合、単に骨補填材を設置するだけでは、軟組織が圧倒的なスピードで骨補填材の間隙に形成されるため、骨造成術としての予知性は低い。GBR法の原理は、骨補填材を人工の遮断膜でカバーし、骨形成のスペースを確保することである。
GBR法のリスクとして、遮断膜の露出がある。遮断膜が露出すると感染を生じるため、術後1カ月に遮断膜を摘出する必要がある。また、遮断膜を摘出した場合、十分な骨が形成されていないことが多いため、遮断膜の露出は大きな問題となる。筆者は、非吸収性の遮断膜を使用しているが、以下の3大ポイントを遵守すれば遮断膜は露出しないと考えている。
(1)遮断膜を隣在歯の歯根と接触させない。
少なくても隣在歯の根と1㎜以上は離す。
(2)十分な減張切開
上顎と下顎では減張切開の術式は違う。ピンセットを離しても、フラップが戻って遮断膜が露出しない程度まで減張切開を行う必要がある。
(3)確実な縫合
必ずマットレス縫合を行い、断端の上皮を3次元的に合わせる。
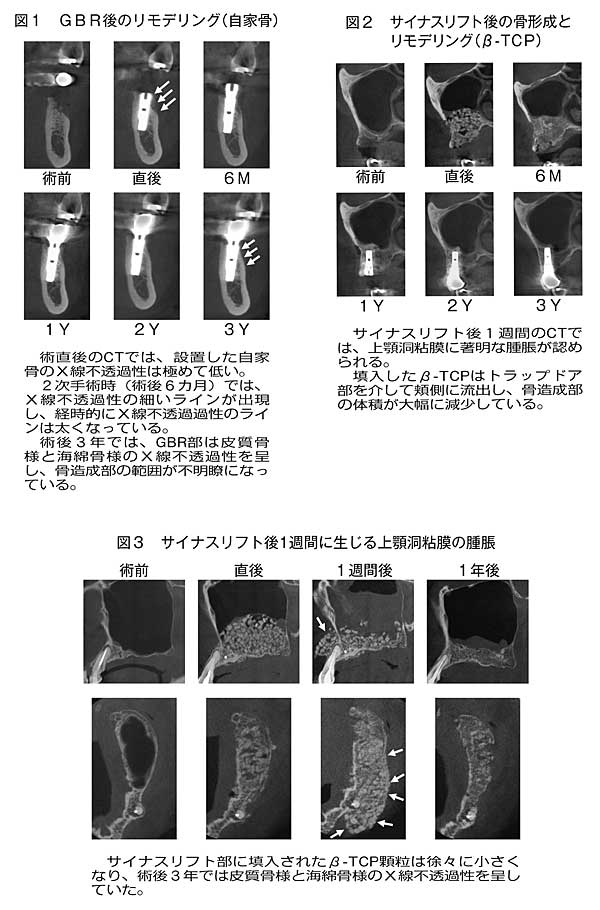
GBRの骨補填材として自家骨やβ-TCPを用いた場合、術後のCTで経過を観察すると、術後2年間にわたって活発なリモデリングが生じることが判明した。術後2年以上経過すると、造成された骨は皮質骨様と海綿骨様のX線不透過像を呈し安定する(図1)。したがって、術後2年以上経過したCTで骨造成部を検証しないと、GBRが成功したか否かは判定できないと考えられる。
3.サイナスリフトのポイント
サイナスリフトのポイントとして、以下の項目が重要と考えられる。
(1)上顎洞の病変を見逃すな
術前の診断にはCTが不可欠で、上顎洞に病変が存在している場合は、病変を治療してからサイナスリフトを行うことが重要である。
(2)後上歯槽動脈がトラップドア部を横走している場合があり、CTで確認しておく必要がある。
(3)上顎洞の形態は複雑
上顎洞の形態には個人差があり、隔壁が存在している場合が多い。CTで上顎洞底の形態を3次元的に把握し、上顎洞粘膜の剥離時に粘膜の穿孔を生じないように注意しなければならない。
(4)上顎洞粘膜が破れたら
筆者は、上顎洞粘膜に穿孔を生じた場合、コラーゲン膜を穿孔部に設置して骨補填材が上顎洞内に流入しないようにしている。自験例では、術後のCTで同部に骨形成が認められたが、骨補填材が上顎洞内に流入していないか否かを必ずCTで確認する必要がある。
(5)上顎洞粘膜は術後に爆発する
サイナスリフト後1週間に、上顎洞粘膜は必ず腫脹する(図2)。上顎洞粘膜の剥離という機械的な刺激が原因と考えられるが、76側中76側(100%)に腫脹が出現し、74側において術後3カ月以内に腫脹は消退していた。上顎洞粘膜の腫脹による悪影響は、トラップドアを介して、骨補填材が頬側に流出することである。筆者は、トラップドア部をチタンメッシュとマイクロスクリューで閉鎖している。
(6)β-TCPを用いて造成した骨は、術後2~3年で皮質骨と海綿骨に分かれて安定する。
サイナスリフトの骨補填材としてβ-TCP顆粒を用いた場合、術後2年間は活発な骨形成とリモデリングが生じ、最終的には皮質骨様と海綿骨様のX線不透過像を呈する(図3)。したがって、サイナスリフトが成功したか否かは、術後2年以上経過したCTで検証しなければわからない。
(7)術後感染のリカバリーは大変である
サイナスリフト部に術後感染を生じた場合、上顎洞炎を発症することが多い。したがって、骨補填材の除去や消炎処置などが必要となり、リカバリーの術式はサイナスリフトよりも複雑になる。万一、上顎洞根治術を受けた場合、上顎洞前壁と下鼻道側壁の骨が除去されるため、2度目のサイナスリフトは不可能になると考えられる。
4.ソケットリフトは安全か?
ソケットリフトは、歯槽頂から上顎洞底までの距離がある程度(5~7㎜)存在する症例で、オステオトームを用いて上顎洞底を局所的に挙上させるテクニックである。上顎洞底の形態とインプラントの埋入方向が重要なポイントであるため、CTでの診断は不可欠である。さらに、盲目的な手術にもかかわらず、上顎洞粘膜を損傷した時点で、インプラントの埋入は困難となるため、筆者は8㎜以上の歯槽骨がある場合にソケットリフトを行っている。
ソケットリフトは、簡単な手術として普及しているが、インプラントの上顎洞内迷入やインプラントの脱落などのトラブルが急増している。特に、インプラントが上顎洞内に迷入した場合はインプラントの摘出術が必要となり、ソケットリフトよりもダメージが大きくなるため患者とのトラブルに発展しやすい。
5.まとめ
(1)インプラントにおける骨造成術はリスクが高い手術であるため、抜歯窩が十分に治癒してから施行するべきである。
(2)骨造成術の術式を正しく評価するためには、術後2年以上経過したCTで骨造成部を検証する必要がある。
(3)骨造成術のトラブルはダメージが大きく、リカバリーが困難になる症例も存在するため、確実な術式を選択すべきと思われる。