歯科2013.09.29 講演
歯科定例研究会より 子どもの閉塞性睡眠時無呼吸症候群(OSAS)
太田総合病院記念研究所附属診療所・太田睡眠科学センター 加藤 久美先生講演
はじめに
閉塞性睡眠時無呼吸症候群(Obstructive Sleep Apnea Syndrome:OSAS)がわが国において広く知られるきっかけとなったのは、2003年の山陽新幹線運転手居眠り事件であり、まだ歴史の浅い疾患であるとともに、成人の疾患とのイメージが強い。しかし、小児においても、OSASは決してまれな疾患ではない。OSASが小児の発育・発達に影響を及ぼす可能性があるにも関わらず、一般のみならず医療従事者においても、認知されているとは言えないのが現状である。
1.OSASとは
OSASとは、眠っている間に、呼吸努力(胸郭や腹部の動き)があるものの、上気道が部分的に閉塞し、呼吸が止まる(無呼吸)または浅くなり(低呼吸)、動脈血の酸素飽和度が間欠的に低下し、睡眠の分断化や質の低下をもたらす状態を指す。成人の無呼吸低呼吸の定義は10秒以上であるが、小児では2呼吸以上であり、異なる点を強調したい。小児では無呼吸低呼吸があっても脳波上の覚醒反応が少なく、成人に比べ睡眠構築が保たれることが特徴である。
2.疫学と原因
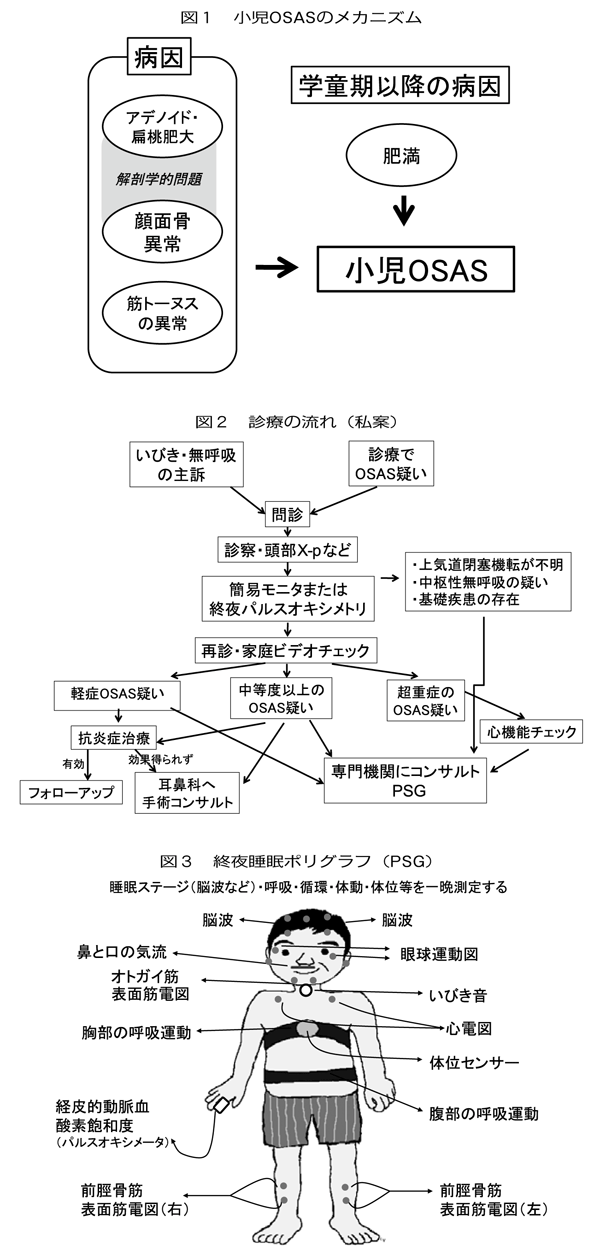
小児のOSASは、健康な小児の2%に生じるとされ、未就学児に多い。主たる原因はアデノイド・口蓋扁桃肥大であるが、小顎症や顔面正中部低形成等の顔面骨格の異常や、口唇口蓋裂もリスクファクターとなる。また、筋ジストロフィーなどの筋トーヌスを低下させる疾患も原因となる。図1のように、解剖学的な問題と筋トーヌスの異常が病因であり、学童期以降は肥満も原因となる。さらに、アレルギー性鼻炎や副鼻腔炎、低体重出生児もリスクファクターとなるとされている。
小児のOSASは、小児の発育・発達に影響する可能性がある。未就学児のOSAS患児には、やせ型の児が多く、手術治療後に身長、体重の増えが良くなるケースをよく経験する。
発達面においては、小児では成人と異なり、眠気よりも学業低下や、注意欠如多動性障害(ADHD)などの情緒・行動面の問題が生じやすいとされている。
いびきをかく児では、多動のリスクが上昇するとの報告もあり、日常的に大きないびきをかく子どもは、専門医の診察を受けることが望ましい。
3.小児OSASの合併症
肺高血圧症や肺性心、高血圧などの心血管系の合併症や、二次性夜尿を生じることがある。4.小児OSASの診療
小児OSASにおいて、コンセンサスの得られた診断と治療のガイドラインは、存在しない。診断と治療の流れの私見を、図2に示す。(1)問診と診察
小児OSASの診療においては、問診が重要である。睡眠時、いびきをかいているか、あえいだり呼吸が止まる様子があるか、仰臥位は重力の影響で上気道が狭くなり呼吸しにくくなるため、腹臥位や側臥位、座位などの姿勢で眠っていないか、上気道を開大するために頸部を過伸展させたえび反りのような姿勢になっていないか、吸気時に胸部が凹む様子など苦しそうな様子がないか、冬でも汗を多くかかないかを尋ねる。
また、日中の様子では、朝の目覚めや食欲、日中の落ち着きや集中力、眠気や居眠りの様子がないかを尋ねる。できれば、家庭で睡眠時の様子をビデオ撮影してもらい、睡眠時の様子を確認する。
診察では、身長体重が年齢相応か、口蓋扁桃やアデノイドの大きさ、顎形態に問題がないかを評価し、多動性など子どもの様子を診察時に確認する。
(2)機器を用いた検査
米国小児科学会は、終夜睡眠ポリグラフ(Polysomnography:PSG)を検査のゴールデンスタンダードと位置づけている。PSGとは、睡眠ステージを知るための脳波、眼球運動、オトガイ筋電図を含むたくさんのセンサーを装着し、一晩眠る検査である(図3)。しかし、わが国ではPSGを小児に行える施設は少ない。
酸素飽和度、脈拍、鼻気流を記録する簡易モニターは比較的多くの医療機関で使用されているが、脳波がないため、眠っている証拠がないことを留意する必要がある。
また、センサー外れも生じやすいため、機器の数値のみではなく、波形データを確認することが重要である。ほとんどの機種は、成人の基準(10秒以上)となっている点にも注意したい。
より装着が簡便なスクリーニング機器としては、酸素飽和度と脈拍のみを測定する、終夜パルスオキシメトリがある。しかし、一見酸素飽和度が低下しているように見えても、センサー外れや体動の影響によることがあること、非常に苦しそうな呼吸であっても酸素飽和度が低下しない場合があり、パルスオキシメトリではあくまでも情報が酸素飽和度と脈拍数のみであり、睡眠の安定や呼吸努力を反映しないことを念頭に置くべきである。
5.治 療
アデノイド・口蓋扁桃摘出術が、最も行われる治療法である。しかし、特に顎が小さい場合など、完全に良くならないケースがあるため、手術治療後の再評価は必須である。軽症例には、ステロイド点鼻やロイコトリエン受容体拮抗薬が有効との報告があり、ステロイド点鼻にてアデノイドが縮小したとの報告もある。基礎疾患のため、手術治療が選択できない、または、手術治療で十分な効果が得られなかった場合は、持続陽圧呼吸療法(CPAP)や非侵襲的陽圧換気療法(NPPV)を行う場合もある。
導入の際には、PSG下にて圧調整を行うことが推奨される。子どもが嫌がってしまうため、導入を断念せざるを得ない場合もある。肥満が原因の場合は減量、仰臥位のみ症状がある場合は器具等を用いて側臥位就寝することも、治療法の一つである。
小児OSASに対し、日本ではほとんど歯科的治療は行われていないが、海外では上顎急速拡大術や口腔内装具を用いても治療が試みられたと報告されている。しかし、いずれも治療時期や治療後の後戻りの問題など、コンセンサスは得られていない。
慢性的な口呼吸が、顎成長に影響する可能性が示唆されており、今後、より歯科医との連携が重要になるものと思われる。
6.なぜ、早期介入が必要なのか
手術治療後に急激に身長・体重が増加する例や、発達面が急に伸びる児をしばしば経験し、OSASが子どもの発育・発達にいかに影響を及ぼすかを、診療場面で実感する機会は決して少なくない。OSASが小児の認知・行動面に影響を及ぼすメカニズムは解明されてはいないが、OSAS児の機能画像において、海馬、前頭葉が傷害されるとの報告があり、脳への直接的な影響が示唆されている。小児の健やかな発育・発達のためには、OSASは無視できない存在であることを強調したい。