歯科2024.02.04 講演
歯科定例研究会より
エンドを成功に導くためのエッセンス(2024年2月4日)
東京都・代官山デンタルサロンエンドオフィス 大森さゆり先生講演
2010年7月、その前年における保険診療請求回数の全国集計が政府統計の総合窓口(e-Stat)で公表された。そのデータから推計すると、2009年の1年間に行われた永久歯の抜髄と感染根管治療症例の総数は1,350万例以上にのぼり、抜髄処置よりも再治療の症例数が多く、その傾向は2019年も変わっていなかった(図1)。これらのデータから、日本の歯内療法では、抜髄治療の成功率が低く再根管治療に移行するケースが多いということが推測される。その一方で欧米諸国における歯内療法専門医の抜髄の成功率は90%と非常に高く、その差はどこから来るのだろうか。
歯内療法における目的
歯内療法の目的は、主に根尖性歯周炎の予防と治療であるが、それらを達成するためには、根尖性歯周炎の原因である『細菌』を根管内に入れないこと、そして、根管内に定着している『細菌』の除去である。この二つは病気の治癒に大きく関与しており、治療における三つの柱は、①無菌的処置、②細菌除去、③根管充填、である。①無菌的処置、に関し最重要事項であるのがラバーダム防湿である。ラバーダム防湿なしに根管治療を行うことは、自ら細菌を根管内に侵入させていることとなり、マイクロスコープやNiTiロータリーファイル、MTAセメントなどを使用しても全く意味がなく、治療の成功からは遠ざかる結果となる。②細菌除去は、根管内に存在する細菌を可能な限り除去することであり、根管形成拡大による機械的細菌除去と、根管洗浄や根管貼薬などの化学的細菌除去を徹底的に行うことが重要である。③根管充填においては、細菌の侵入経路の遮断と埋葬が主な目的となり、①無菌的処置、②細菌除去、と比較すると根尖性歯周炎の治療における重要度は低くなる。すなわち、根管充填の質がX線レントゲン画像で良好に見えたとしても治療の成功には直結せず、むしろ①無菌的処置、②細菌除去が徹底されていないと病気の治癒は見込めない。
根管内からの機械的細菌除去
機械的細菌除去では、根管の拡大形成が主となるが、抜髄根管と感染根管では根管内の細菌の定着の有無により、根管拡大形成のゴールが異なってくる。例えば、抜髄根管では根管内に細菌が定着していないと考えられるため、炎症の存在する歯髄組織を除去すればよく、根管拡大形成は根管充填が可能なサイズに形成することが望ましい。従って、抜髄根管では過剰な拡大による歯質の切削は必要ないと言える。反対に、感染根管の場合は根管内に細菌の定着が想定されることから、細菌の除去を目的とした適切なサイズの根管拡大形成が必要となる(図2)。近年、NiTiロータリーファイルの普及に伴い、様々なメーカーから多種多様なファイルが販売されている。手用ファイルで根管拡大形成を行った場合と、NiTiロータリーファイルで行った場合では歯内療法における成功率に優位差はない。しかしながら、手用ファイルに比べNiTiロータリーファイルは根管に追従しやすく、レッジなどが生じにくいことが挙げられ、手用ファイルで根管形態を損なわないように拡大形成を行うには相応の技術と時間が必要となる。これらのことから、NiTiロータリーファイルの使用は直接に治療の成功には影響を及ぼさないが、治療の質や効率を向上させうるものであると言えるだろう。
根管内からの化学的細菌除去
根管形態の複雑性から、根管拡大形成時にファイルで触れることができる根管壁は全体の根管壁のおよそ50%程度であると言われている。根管拡大形成による細菌の除去には限界があるため、根管洗浄や根管内貼薬による化学的細菌除去が重要となる。根管洗浄液には殺菌と有機質溶解の効果から次亜塩素酸ナトリウム溶液を使用し、根管形成に伴い生じるスメア層を除去する目的でEDTA溶液を使用する。この二つの洗浄液の使用目的は、根管拡大形成で生じた根管象牙質の象牙細管の表面を覆っている切削片(スメア層)をEDTAで除去し、その後で象牙細管内の細菌まで次亜塩素酸ナトリウムが行き渡るようにし、殺菌することである。
もう一つの化学的細菌除去に挙げられる根管貼薬は、根管内からの細菌数の減少を目的としている。貼薬剤は日本ではFG、FC、ペリオドンといったホルマリン製剤が使用されているが、その発がん性や化学物質過敏症状、アナフィラキシーショック発症などが報告されており、生体への悪影響が懸念される。そのため、世界的に見ても歯内療法領域の貼薬剤は水酸化カルシウムが主流であり、他の薬剤はその効果や作用、細胞毒性の観点から使用されていないのが現状である。
歯内療法における再根管治療
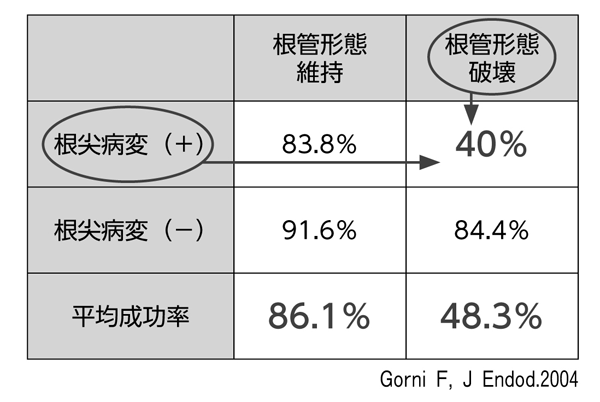
日本の歯内療法の現場では再根管治療(retreatment)に遭遇する機会が多く、治療に伴いクラウンやポストコア除去、根管充填材料の除去を行う必要があり、抜髄処置に比べて治療の難易度と治療にかかる時間が増す。再根管治療(retreatment)の成功率は、歯内療法専門医が治療した場合であっても抜髄(initial treatment)と比較して30%程度低下する。前述したように感染根管は細菌が根管内に定着していると考えられることや、穿孔やレッジなどが存在し根管形態が破壊されている場合も多く、根管形態が破壊されている場合には成功率はさらに下がる(図3)。また、そもそも根管内から全ての細菌を除去することは不可能であるのに加えて、再根管治療では病気が治癒せず、外科的歯内療法が必要となる場合も多い。これらのことから、再根管治療の治療プランを立てる際には、外科的歯内療法までを考慮した上で治療プランを立てる必要がある。
歯内療法における重要なコンセプトは、根管への細菌の侵入経路を遮断すること、そして根管内に存在する細菌の除去である。終始一貫して無菌的な治療を行うことは最も重要な最初のステップであり、治療の成功に大きく影響する。
昨今、様々な新しい材料や器材、テクニックなどがセミナーなどを通じて多く紹介されているが、それらはあくまでも補助的なものであり、それらの器材やシステムを導入すれば歯内療法が成功するわけではない。歯内療法を成功させるには、先人たちの研究によって導かれた原理原則を遵守することが一番大切であるということを心に留めていただきたいと思う。
(2024年2月4日、歯科定例研究会より)
図1 保険診療請求回数の全国集計
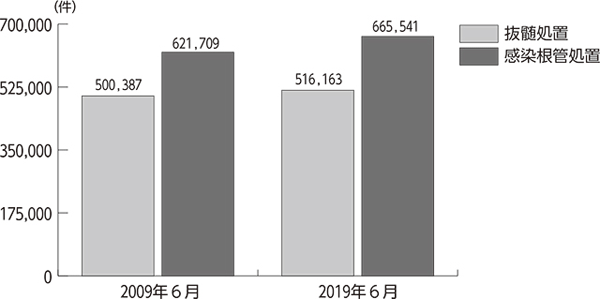
図2 抜髄処置と再根管治療の比較
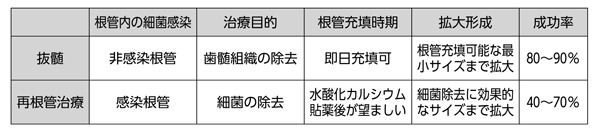
図3 再根管治療の成功率69%