2020年4月25日(1940号) ピックアップニュース
政策研究会 超高額薬価の問題点と保団連の取り組みについて
超高額薬価引き下げ、医療充実しよう
保団連理事・政策部長 竹田 智雄先生

【たけだ ともお】1959年生。1985年岐阜大学医学部卒業、1998年岐阜県岐阜市に竹田クリニック開業。日本麻酔学会専門医、日本ペインクリニック学会専門医。2014年から全国保険医団体連合会理事。2020年から岐阜県保険医協会会長
薬価を引き下げ技術料の引き上げを
まず、保団連がなぜ、薬価の引き下げを求めているのかについてお話ししたい。保団連は、その活動の目的を「医科歯科連携し、国民医療の向上を目指す」「保険医の生活と権利を守る」としている。新たな医薬品の開発により、多くの患者を救えるようになることはすばらしいが、公的医療保険制度を巨大製薬企業の利潤追求の場にしてはいけない。だから、私たちは医療費抑制のためでなく、国民皆保険制度を守り、拡充するために、薬価を引き下げ、その財源を低すぎる技術料に向ける必要があると提案している。
この間の改定では、薬価と保険材料の引き下げ分が本体に回らなかった。しかし、薬価の引き下げ分を本体に振り向けるというのは、1972年に中医協の建議で確認されている。薬剤費と技術料は、医療費として表裏一体であるという考え方だ。これは2012年の改定まで踏襲されていたが、14年以後、4回連続で反故にされている。このことには、強く抗議する必要がある。
医療費高騰の主因は異常に高い新薬
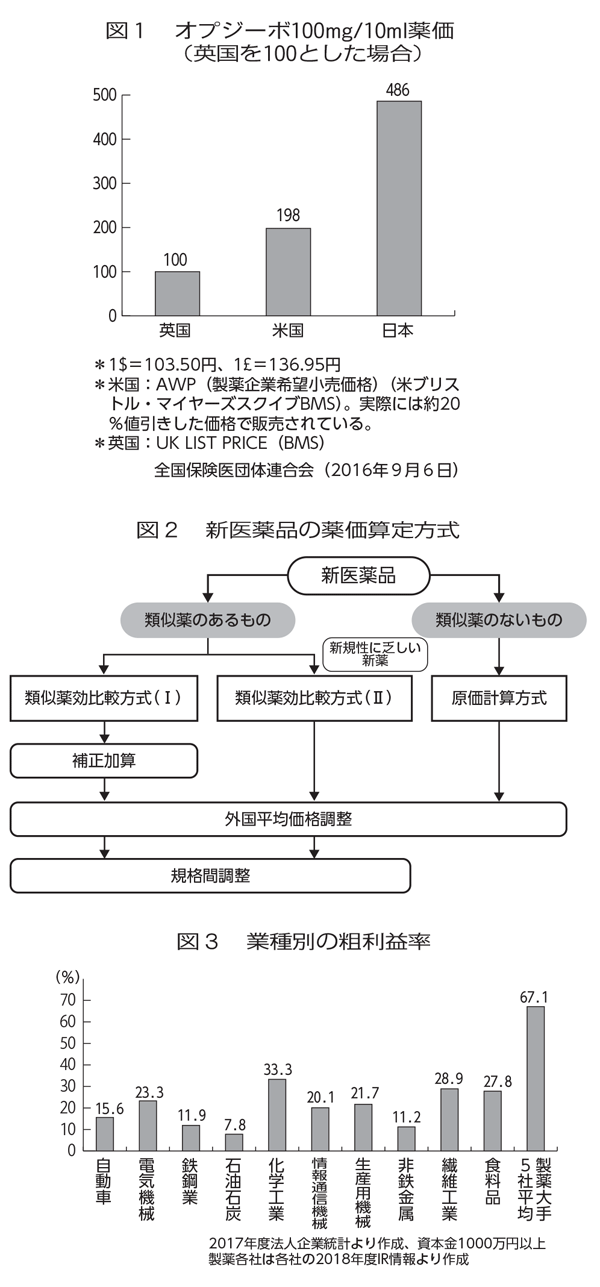
医療費高騰の主因は、異常に高い新薬の薬価・薬剤費だ。医療費総額に占める薬剤費割合は、2001年以降、一貫して3割前後と国際的に突出した高水準であり、15年には36%となっている。そのうち、金額シェアで55.9%が新薬である。日本での新薬の薬価はイギリス・フランスの約2倍、ドイツの1.3倍と非常に高く、医薬品製造業は、他の製造業に比べ異常に高い利益率を享受している。免疫療法薬「オプジーボ」の価格は、イギリスの5倍、アメリカの2.5倍だった(図1)。これを保団連が調査し、発表したことを契機として薬価が切り下げられ、4分の1になった。非公開の「薬価算定組織」
薬価算定の過程は、ブラックボックスだ。根拠があいまいな各種加算が設定されており、厚生労働省担当部局や製薬企業の裁量的な判断が介在する余地が極めて大きい。薬価を審議する厚労省の「薬価算定組織」の審議は、非公開で議事録すらなく、討論の結果だけが報告されるのみだ。これが世界的に際立って高い薬価の大きな要因となっており、審議の透明化を求めているが、変わっていない。
「原価計算方式」の原価は製薬企業の「言い値」
薬価の計算方式には、「類似薬効比較方式」と「原価計算方式」がある(図2)が、新薬の多くは原価計算方式が用いられる。原価計算方式は、類似薬がないとされた場合に、製造原価に、販売費及び一般管理費、営業利益、流通経費、消費税を加えた額を薬価とする。各コストの詳細は、企業秘密として明らかにされておらず、企業の言い値で検証のしようがない。
予想販売量を低くし、高い薬価を見積もる
製造原価に含まれる研究開発費は、新薬の承認に必要な研究開発費総額を、予想販売数量で割った額となる。従って、予想市場規模を過少に見積もれば、恣意的に高い薬価を申請することができ、高い薬価が設定された後に効能を拡大して市場を占有し、大きな収益をあげる源泉となっている。
オプジーボは、対象患者が500人程度のメラノーマで承認を受け、その後、対象疾患が急拡大した。
15%の営業利益を保証
そして、営業利益として14.9%が保証されている。さらに既存医薬品と比べて、革新性、有効性、安全性において優れているとされたものには、最大で100%の加算を認める仕組みになっている。薬価引き下げルールも問題点が多数
薬価算定には他に、「外国平均価格調整ルール」というものがある。米・英・独・仏の価格を調査した上で、日本の価格を決めるルールだ。オプジーボは、参照国に先駆けて日本で上市されたため、この対象とならなかったが、保団連が要望し、急きょルールが適用され、引き下げとなった。このルールにも問題がある。米国は医療保険がなく、薬価が圧倒的に高いため、計算に入れると、当然高くなる。米国を外すか、メディケア・メディケイドのような公的な水準の価格を取り入れるようにと、保団連は主張している。
また、当初の予想販売量を大幅に超えて販売された医薬品については、価格を引き下げるという「市場拡大再算定」ルールがあるが、引き下げ率は通常25%、最大で50%にしかならない。オプジーボでは、患者数が20倍以上になるのに、25%しか薬価は下げられない。従って、製薬会社は、最初の薬価を高くして利益を増やそうとする。保団連は最大で20分の1にまで薬価を引き下げるよう求めている。
また、新薬が高止まりするように改定時に加算をつけておくという「新薬創出・適応外薬解消等促進加算」もある。この加算のせいで、薬価が下がらないため、私たちは撤廃を求め続けているが、政府は守ろうとしている。
オプジーボの高薬価問題をきっかけに、2年に一回だった薬価改定が毎年行われるようになったが、新薬の高止まりを放置したままでは薬剤費の削減にはつながらず、かえって納入価格が引き下がりにくくなる。
費用対効果評価も導入されているが、薬価を引き下げるどころか、引き上げるための制度として利用される懸念がある。
以上のように、薬価の算定方式には、高薬価を認める数多くの仕組みがある。
キムリアはなぜ高いのか
ここからは、昨年5月、3349万円で薬価収載されたキムリアについて、なぜ高いのか、考えてみたい。キムリアは原価計算方式を採用しており、製品の総原価は2363万円だ。これに14.9%の営業利益、流通経費に加え、35%の有用性加算や10%の市場性加算、加算係数0.2などの補正加算を加え、3349万円となった。
製品総原価の内容は、企業秘密などの理由から非開示となっている。しかし、超高薬価の遺伝子治療薬のほとんどは、大学など研究施設で開発され、企業が購入したものであり、算定原価の大部分は、パテント料(特許の使用料)や企業の買収費用、生産設備の初期投資だ。
キムリアのパテント料は非公表とされているが、他の薬では、数百億円という数字が公表されている。
また、日本で開発中の、キムリアと同じCAR-T細胞療法を用いたJCAR017という薬では、同薬を開発する会社ジュノ・セラピューティクスをセルジーンが1兆円で買収。そのセルジーンをブリストルマイヤーズスクイブが8兆円で買収するというように、兆を超える金額となっている。
もともと14.9%の利益が保証されているのだから、パテント料や企業買収等の費用は製品総原価から除くべきだ。
推定患者数は250人と推定している。しかし、今後適用になりそうな患者は8000人以上おり、薬価を高くするためといえる。
また、キムリアのCAR-T細胞療法は、簡単に言うと、攻撃力を持った免疫細胞を取り出し、がんを探知するアンテナを打ち込み、体内に戻すという仕組みだ。この打ち込む遺伝子導入が難しく、ここに「ウイルスベクター」というものを使っており、これが5000万円と高額となっている。
しかし、別の手段として、名古屋大学等が研究している「プラスミドベクター」を用いれば100万円以内で可能だ。大学ならば、他に販売費や流通経費も不要なので、試算したところ、薬価は100万円で済む。このように、アカデミアで治療すればよいが、企業が入り込むことで高額になっているのだ。
高薬価問題の背景に企業利益優先
以上のような薬価制度のもと、製薬企業は、他業種と比較して、異常に高い利益を上げている(図3)。高薬価は世界的に問題になっている。2019年5月のWHOの年次総会でも、薬品価格の透明性改善をめざすとの項目を決議案に入れる提案があったが、日本・アメリカ・イギリス・スイス・ドイツの反対で実現しなかった。
したがって、WHOなどと歩調を合わせ、超高額薬価を是正する必要がある。
政府は「社会保障・税一体改革」として、医療分野を営利市場化し、介護と医療の負担増、消費税増税と法人税減税を進めている。
しかし、日本は高齢化率に対して、社会保障支出が低く、諸外国に比べると、社会保障費は決して高くはない。引き下げが続く法人税を引き上げれば、財源はある。
社会保障の改悪と高薬価問題の背景には、大企業の利益を優先する政治があるのだ。
保団連は、この政治を変え、医療・社会保障を充実させることで、国民も経済も活性化でき、皆さんが幸せで健全に暮らせるようになると確信をもって、運動を進めていく。引き続きご協力のほど、ご協力お願いしたい。