2021年9月05日(1983号) ピックアップニュース
勤務医匿名座談会 勤務医から見たコロナ禍
協会は新型コロナ禍により医療が逼迫する中、病院勤務医の実態をつかむため勤務医匿名座談会を実施。勤務医10人を対象に、西山理事長がお話をうかがった。

新型コロナウイルス感染症の印象
西山 みなさんの医療機関での状況や新型コロナウイルス感染症に対する個人的な見解などいかがでしょう。
医師A 当初は新型コロナを知るために入手可能な論文やWHOの報告を読みました。当時は、それほど感染力が高くなく、インフルエンザと同程度だということと、重症化するかどうかは患者さんのバックグラウンドによるところが大きいという内容でした。それで、通常の衛生対策をしていれば大丈夫だと結論付けました。
一方で、重症化する要因が明らかになっていく中で、患者さんのちょっとした違いから重症化しやすいのかもしれないとも思い始めました。ただ、勤務していた病院でも、クラスターの発生等はなく、きちんと感染防止策をとっていれば大丈夫であるという当初の感覚は間違っていなかったと思います。
西山 なるほど。当初から冷静な分析をされていたわけですね。開業医の間では、基幹病院の院長や有名人が亡くなる中で、自身の年齢から「次は自分かも」という不安がありました。
医師B 私は整形外科なので、致命的疾患でない、急を要しない外科手術などを延期するという話が学会や病院で出てくるまで、あまり意識したことはなかったですね。自身の感染についても、救急で運ばれた患者さんが感染していなければ、感染の機会は少ないだろうと思っていました。
ただ、勤務している病院では混乱がありました。コロナ感染疑いのある発熱患者を診察する際に、誰が診るのかということです。当初は、研修医が診るということになったのですが、反発が大きく、最終的には病院幹部が診察するということに落ち着きました。いろんな意見のある中で対応方針が決まっていったという感じです。また、政府の対応に関して、日本では欧米で行われたロックダウンのような決定的な措置がとられない中で、徐々に拡大してしまったという印象ですね。
医師C 私は耳鼻咽喉科なので、発熱患者さんを診ることも多く、曝露する機会は結構、多いと思います。勤務している病院では発熱外来が開設されていますし、ドライブスルー方式でのPCR検査も実施しています。また、徐々に患者さんが戻ってきましたが、当初は患者数がかなり減りました。
医師D 私の勤務病院は救急指定を受けていませんので、救急で発熱の患者さんが来院される、ということはありません。ただし、脊椎脊髄疾患の患者さんなどが多いので、感染リスクを下げるために、スタッフに対して、かなり厳しい行動制限を行っています。私も1年半以上、兵庫県から出ていません。また、緊急的、致命的でない手術はかなり避けています。たとえば、人工関節置換術は半分くらいに減りました。今は多少戻ってきていますが、いまだに以前の水準には戻っていません。
医師E 私の勤務先では、職員に濃厚接触者等が出て、現場を離れるという事態を一番警戒していますね。そのため、発熱外来での診療と新型コロナ感染症患者さんの治療は、総合診療科と呼吸器内科のごく一部の医師が行っています。ただ、救急外来には、主な症状に加え発熱を伴う患者さんがいるので、接触する可能性はあります。病院の規模から、救急外来でレッドゾーンを広くとることもできませんし、陰圧個室もありませんので、厳しい対応を迫られているというのが実感です。
医師F 私は泌尿器科ですので、発熱患者さんを診る機会は多いです。中には、診察した患者さんが後で、新型コロナウイルス感染症だったということもあり、現場が大変混乱しました。
西山 医療現場でPPEの不足が問題になりましたが、影響はどうでしたか。
医師F 大学病院でもマスクの不足は深刻でした。
医師G 私も一時期は4日に1回しかマスク交換できませんでした。また、手術室のキャップ不足は深刻で、1日中同じものを使うように病院から指示されました。今でもキャップは不足しています。
西山 風評被害なども問題になりましたが、いかがでしたか。
医師F ある大学病院では、感染を恐れて検体等を運ぶ診療助手が全員辞めたそうです。
医師E 私の病院では受診抑制で病院の収入が減った影響から、ボーナスが減額されました。その後、患者さんが戻ってくるにつれて、その減額分は穴埋めされましたが、今は、病院全体が必死に医業収入を増やそうとなっています。
ワクチン接種について
西山 ワクチン接種についてどうでしょう。高齢者は接種希望者が多く、接種も短期間のうちに進みました。しかし、65歳未満の方は早く打ってほしいという意識がそれほどないように感じます。
医師D 私以外の家族は医療従事者ではありませんが、先日妻が2回目の接種を受けました。しかし、副反応を非常に怖がっていました。医療従事者としてはワクチンの効果は認めていますし、しないよりははるかにましです。しかしSNSなどでは根拠のないワクチンの危険性を煽るデマが拡散しています。SNSではデマのほうが拡散するので、一般の人がその情報に流されてしまいます。私たちのワクチンに対する医学的な知識と一般の方の肌感覚が一致していない感じがします。
医師G 私は授乳中でしたが、ワクチンとの関係はほぼないだろうと判断し、接種を受けました。祖父母や父母に感染するリスクのほうが、授乳中の子どもに悪影響が出るリスクよりも高いと判断しました。
西山 いわゆる「ワクチンパスポート」を導入するという提案もありますが、いかがでしょうか。
医師A ワクチン接種のインセンティブになるのではないでしょうか。ワクチンパスポートを公的に強制的な仕組みにするのは難しいと思いますが、民間で工夫して、「ワクチンを打った人でないと利用できません」というのは自由だと思います。接種するべきか悩んでいる人は「頑張って打とうかな」となり、接種を受ける方が増えるのではないでしょうか。一方でそれでも心配が強い人は打たないでしょうし、それはそれで仕方ないと思います。
医師B 私はやはりワクチン接種のメリットが感じられないというのが一番の問題と思います。ワクチン接種したら、こんなことができますよということがありませんので、リスクだけ背負わされるというイメージがあるのではないでしょうか。極論かもしれませんが、ワクチンを接種した人同士なら、9時までアルコールを提供します、などもいいのではないでしょうか。
西山 たとえば、看護学生などは風疹や麻疹のワクチン接種をしなければ実習に参加できないなどとされていると思います。同様に、接種していない医療従事者を発熱外来等で勤務させることは難しくないでしょうか。現場の医療従事者の実態などはどうでしょうか。
医師H 私の病院では職員から新型コロナウイルス感染症患者が出て、外来診療は全てストップしました。その後、患者さんの来院ペースが戻るのに3カ月かかりました。私の病院は人口7万人くらいの町にありますが、行政が非常に配慮してくれて、職員に最優先で接種を行うことができました。接種しなかった職員もいますが、接種した職員と同じように仕事をしています。一方、ワクチン接種は毎日100人の市民に、職員・看護師さんの協力のもと、日曜や祝日も打っているので、非常に助かっています。外来では、PCR検査を行っていますが、その都度、ガウンなどをチェックしているので大変です。入院する人も全員検査していますが、こんな状況は、早く終わってくれるよう願っています。
医師I 私は障がい者施設で勤務していますが、職員は3・4月で全員接種しました。しかし、入所者にワクチンを接種したくても、国が供給してくれませんでした。近隣の医療機関の協力を得て、何とか入所者さんに打つことができました。このように、医療現場ではそれぞれが工夫して連携や協力をし、何とかしています。非常に大切なことだと思います。
医師F 私の病院ではICUに入っている患者さんの看護などにつく場合に、やはりワクチン接種をしていない職員を配置するわけにはいかないので、接種を受けた職員が担当しています。そうすると、接種を受けていない方が、言葉は悪いですけど「得している」などという形で職員の間に不満が高まったりしています。こうした点は解決しないといけないと思います。
政府の新型コロナウイルス感染症対策
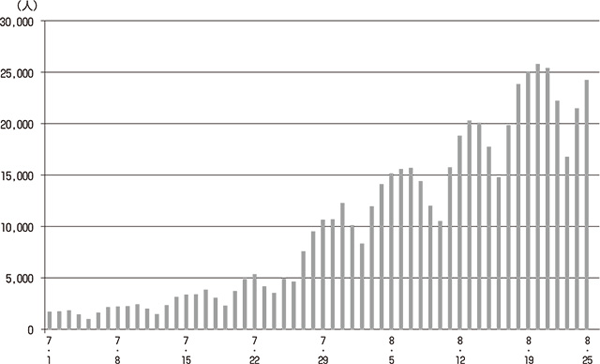
西山 現在、第5波により感染者が急増し(図)、政府の感染症対策の甘さを指摘する声も上がっています。
医師A 学会で新型コロナウイルス感染症について報告をしました。そこで日本の状況についてまとめてみたのですが、冷静に世界と日本を比較すると人口比では感染者も死者も圧倒的に少ないことが分かります。世界から見れば日本政府がとった対策はうまくいっていると判断されています。だからIOCが、日本国内に「オリンピックはするべきでない」「できない」という意見があることについて理解できないというのは正直なところだと思います。大切なのは国として、何をめざしてどういう方針をとるのかということをはっきりと示すことだと思います。世界でも稀に見る感染者の少ない国だということで、経済を一定程度回しながら、一定の被害は社会全体で享受しようという方針で行くのか。厳しい政策をとって、できる限り感染者を減らすのか。ただ、ここに来て「デルタ株」が増えてきました。確かに感染力はデータを見ると高いといえます。その上でどのような方針をとるのか、国はきちんと考えて、国民に発信すべきだと思います。
医師B 確かに国の方針がはっきりしていないのは問題だと思いますね。東京五輪・パラリンピックも開催して、経済もまわして、それでも感染者を減らしてと、あっちを立て、こっちを立てではどれも得られないと思います。思い切って、「安心・安全ではないけど、オリンピックは意義があるから行う。これは我慢してくれ」というのなら分かるのではないでしょうか。「安心・安全」などというから話がややこしくなるのだと思います。また、感染を抑制するということであれば、ニュージーランドやオーストラリアのように1人でもデルタ株に感染している人が見つかれば、全土をロックダウンするなど徹底的な対策をして、一時的に経済は我慢してくれというしかないのではないでしょうか。
医師A 私は所属学会の性質上、リモートになじまないということで、東京にいくことがありますが、東京では、まだまだ人出は多いと思います。メッセージが伝わっていないのではないでしょうか。
受診抑制による弊害
西山 受診抑制ですが、中長期的にがんの治療成績が悪くなるなど、弊害はありますか。
医師J 胆のう炎で受診された患者さんが新型コロナ陽性だと分かった時は、大変困りましたが、がんの手術を受ける患者さんが新型コロナで手術を延期し、悪化したなどの例はありませんでした。
医師F 幸いそうした実感はありません。現在もがんの手術は行っています。
医師B 整形外科領域では、感染を恐れて、人工関節置換術を先延ばしにすることがあったのですが、置換術を行わなければならないのは、歩けるかどうかという病状の人です。ですから、そういう方が自粛生活で家にこもっていると、歩けなくなり、その後に置換術を実施しても、回復までの時間がかなりかかってしまうなどの弊害はあると思っています。やはり新型コロナ禍でも、しかるべきタイミングで手術は行うべきだと思います。
日本の医療制度と新型コロナ
西山 今回の新型コロナウイルス感染症を受けて、医療提供体制などについて思うことはありますか。
医師E やはり大規模病院でなくても感染症を診ることのできる設備はいると思いました。
医師A 私が感じたのは、これまで感染症内科医を大切にしてこなかった弊害ですね。政治家の中には「(感染症内科は)出来の悪い奴が行く専門科だ」などと平気で言った方もいたくらいです。病院内の評価からみても、収益が上げられる科ではありません。基本的には院内コンサルテーション業務になるので、感染症患者を診ても他科の収益になります。特に国公立大学ではその傾向が強いと思います。実際にテレビに出てくる感染症の専門家は私立大学の先生がほとんどだと思います。今後はこの点に国が注目して、平時に戻ったときに、また低い扱いをすることのないように何とかしないといけないでしょう。
西山 最後に開業医が新型コロナ感染症患者を診ていないなどという報道もありますが、みなさんはどう感じていますか。開業医へのメッセージも含めてご意見をお聞かせください。
医師D やはり発熱があり、まず相談するのは地域の開業医の先生ですので、地域の先生方には感謝しています。私は専門領域で診療していますが、地域の先生がまず患者さんを適切に診療して、トリアージをしてくれるので、自分の専門領域の仕事ができていると思います。そういう意味では日本の医療制度はよくできていますし、何より医師の間に、目の前に困っている人がいれば絶対に診るという、非常にいい文化が醸成されていることは大切にしないといけないと思います。
西山 確かに発熱患者を最初に見るのは開業医が中心です。当初は、風邪症状の患者さんが来院したら、少し戸惑いましたが、今はさまざまなデータもありますし、ワクチン接種も済んでいるので冷静に診療ができます。また、今後は新型コロナウイルス感染症から回復した患者さんがその後も後遺症で悩まされるというケースも一定数あると聞くので、そのフォローなども診療所の役割だと思っています。
医師E 私は直接、関わりのない専門科ですが、やはり病的肥満などの方が感染すると重症化しやすいので、普段から患者さんの基本的な疾病管理をすることが大事だと思っています。腎臓医としてお伝えしたいのは、ワクチン接種後に腎炎を発症するケースがあることがわかっています。10日ほどでよくなりますが、将来的な影響はまだ分かりませんので、接種後に肉眼的血尿がある場合には、腎臓専門医に紹介していただければと思います。
西山 みなさん、お忙しい中ありがとうございました。これからも互いに頑張っていきましょう。
図 第5波で急増する感染者数(全国)